Лечим пневмонию в домашних условиях у детей – как не пропустить опасную болезнь?
- У ребенка болят молочные зубы – чем помочь малышу - 07.12.2018
- Лечим миндалины в горле у ребенка – как отличить здоровые от нездоровых - 04.12.2018
- Лечим заеды в уголках рта у детей БЫСТРО - 02.12.2018
Пневмония – острое воспаление в лёгких. Несмотря на внедрение новых препаратов, этот недуг до сих пор считается сложным и опасным. Его коварство в том, что часто воспаление может протекать в скрытой форме: ребёнок кашляет, но при этом температура тела остаётся в норме.
О симптомах, признаках, методах диагностики и лечения пневмонии поговорим в сегодняшней статье.
Причины развития пневмонии у дитя

Врачи отмечают, что пневмония редко развивается, как самостоятельный недуг. Всё чаще она выступает в качестве осложнений после перенесённого респираторного заболевания, бронхита или гриппа.
Происходит это на фоне ослабления иммунитета. Инфекция через носоглотку опускается в дыхательные пути, закрепляется там, начинает активно размножаться и паразитировать.
В группе риска находятся дети:
- с низким иммунитетом;
- страдающие рахитом или авитаминозом;
- чьи родители постоянно курят. В этом случае дети становятся пассивными курильщиками;
- с врождёнными хроническими заболеваниями;
- аномалиями в развитии;
- недоношенные крохи.
Виды заболевания
Можно выделить несколько типов пневмонии:
- Внебольничная. К ней относится вирусная пневмония. Передаётся она воздушно-капельным путём, выступает, как самостоятельное заболевание. Как правило, недуг протекает довольно легко, при своевременно начатом лечении осложнений не наблюдается.
- Госпитальная. Возникает в качестве осложнения при лечении респираторных или других заболеваний. Протекает очень тяжело. Организм дитя к этому времени уже ослаблен антибиотиками. Коварство такой формы пневмонии в том, что патогенные микроорганизмы устойчивы ко многим лекарственным препаратам. В этих случаях требуется госпитализация.
- Аспирационная. Возникает из-за механического повреждения лёгких, когда в дыхательные пути попадают инородные предметы.
Любой вид пневмонии нужно лечить только под наблюдением специалиста.
Как распознать пневмонию у ребёнка младше 1 года
Особенно опасна пневмония у новорождённых и деток до года. Согласно статистике, из 100 случаев 5 заканчиваются летальным исходом.
Пневмония у грудничков развивается быстро, достаточно нескольких часов, чтобы микроорганизмы поразили лёгкие крохи. Именно поэтому промедление не допустимо. При малейших подозрениях на воспаление лёгких, нужно вызывать бригаду скорой помощи и госпитализировать малыша.
Какие симптомы должны насторожить родителей:
- малыш вялый, большую часть времени проводит во сне;
- отказывается от грудного вскармливания или бутылочки;
- часто срыгивает (причём не после еды);
- может наблюдаться понос, рвота;
- бледность кожи, обильное потовыделение;
- кашель;
- одышка;
- слабый пульс.
Это важно! Пневмония у малышей влечёт за собой сердечную недостаточность. Если в течение первых суток не начато лечение, болезнь протекает тяжело, может наступить летальный исход.
Старше 1 года
У детей постарше пневмония развивается не так быстро.
Симптомы следующие.
- Повышенная температура тела. Нередко возникает сильная лихорадка, озноб.
- Насморк. Первые несколько суток сопли прозрачные, со временем загустевают, меняют цвет (жёлто-зелёный).
- Кашель. По началу мокрота не отходит, в это время ребёнок может жаловаться на боли в грудной клетке. Далее кашель становится влажным. Выделяемая мокрота имеет ржавый цвет, нередко с примесью крови.
- Одышка и сильное потоотделение. Дитя не может подняться по ступенькам, задыхается. При этом его носогубный треугольник синеет.
- Кожные покровы бледные.
- Нарушается сон. Дитя капризничает, плачет.
При этих признаках нужно обратиться к специалисту.

Пневмония без температуры: правда или вымысел?
Случаи пневмонии без температуры действительно не редкое явление. Как правило, такое течение болезни наблюдается у новорождённых и малышей до года.
У детей такого возраста нарушен теплообмен, именно поэтому может возникнуть гипотермия. Температура тела опускается до отметок 35.7–36.2 градуса. Кожа становится бледной, малыш вялый, постоянно спит.
Как отличить пневмонию от бронхита
Отличить воспаление лёгких от пневмонии может только врач. Сделать это неспециалисту очень трудно.
- Анализ крови. Пневмония в большинстве случаев вызвана бактериями, а бронхит вирусами.
- Анализ мокроты. Проведя ряд исследований в лаборатории можно точно определить вид заболевания.
- Температурные показатели. При бронхите у пациента полностью отсутствует температура или поднимаются показатели до отметки не выше 37,5 градусов. Пневмония протекает с сильной лихорадкой и ознобом (исключение – дети до года).
- Болевые ощущения. При бронхите боль сильная, охватывающая всю область грудины. При пневмонии неприятные ощущения беспокоят только во время кашля.
- Осмотр врача. Прослушав ребёнка фонендоскопом, специалист может определить место локализации очага.
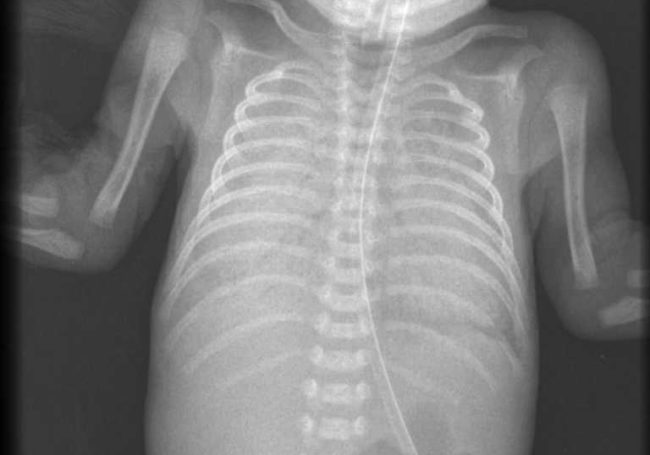
- Рентгеновский снимок.
- Вид мокроты. При пневмонии мокрота имеет грязный ржавый цвет, нередко присутствует кровь. При бронхите мокрота отходит жёлто-зелёного цвета.
Как видим, большинство отличий бронхита от пневмонии могут определить только специалисты.
Лечение в домашних условиях
Такое лечение должен назначать только врач. Пневмония — это не шутки. Мы не рекомендуем заниматься самолечением!
- Антибиотики. Курс продолжается от 7 до 14 дней. Как правило, применяют препараты группы «Цефтриксон» и «Суммамед».
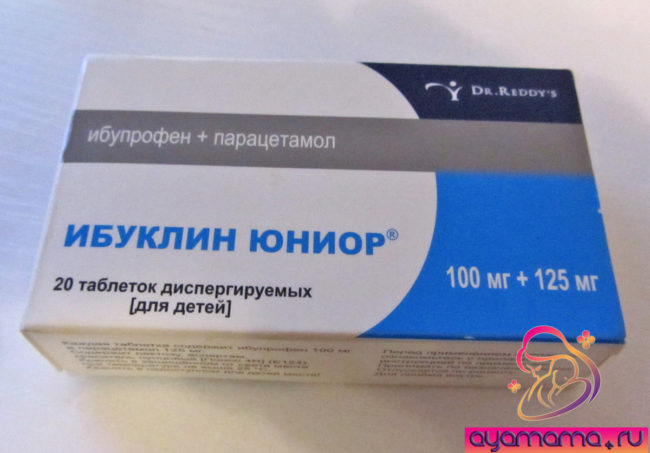
- Жаропонижающие. Детям с рождения выписывают «Парацетамол» и «Ибупрофен». При сильной лихорадке можно применить свечи «Анальдим». В их состав входит анальгин и димедрол.
- Препараты от кашля. Они должны разжижать мокроту. Можно использовать «Лазолван», «Муколтин», «Гербион».
- Иммуностимуляторы. Препараты на основе виферона или лафиробиона.
Это важно! Но также ребёнку нужно обеспечить постельный режим, полноценное питание и обильное питьё.
Как укрепить иммунитет ребёнка после болезни
После пневмонии нужно заниматься укреплением иммунитета ребёнка:
- принимать витамины, рыбий жир;
- кушать больше фруктов и овощей;
- избегать переохлаждения;
- больше находиться на свежем воздухе;
- не забывать проветривать помещение, в котором находится ребёнок.
Помните, должно пройти время, чтобы лёгкие малыша полностью восстановились. Поэтому ребёнка после болезни не стоит нагружать физически. Любые активные тренировки запрещены.
Выводы
Пневмония у детей встречается часто. Болезнь, как правило, поражает малышей с низким иммунитетом.
Симптомы недуга довольно легко распознать. Родителей должен насторожить сильный кашель, бледность кожи и одышка. Не затягивайте с лечением, воспаление лёгких может привести к серьёзным осложнениям и даже летальному исходу.